MERKE
Kohlenhydrate sind wichtige Energielieferanten. Unterteilung in
- Monosaccharide : Glucose, Fructose und Galaktose
- Disaccharide: Saccharose, Laktose und Maltose
- Polysaccharide: Stärke und Glykogen
Monosaccharide können im Dünndarm direkt aufgenommen werden. Spaltung der Disaccharide und Polysaccharide durch spezifische Enzyme in Monosaccharide
Beeinflussung des Blutzuckerspiegels durch verschiedene Falktoren: Nahrungsaufnahme, körperliche Aktivität. Der Blutzucker wird in engen Grenzen gehalten
Gleichgewicht zwischen Glukoneogenese und Glykogenolyse in der Leber, intestinaler Glucoseresorption
Insulin und Glukagon sind die wichtigsten Hormone zur Aufrechterhaltung der Glukosehomöostase
54.1 – Pankreas-Inselzell-Hormone |
MERKE
Das endokrine Pankreas produziert die Hormone:
- Insulin (β-Zellen)
- Glukagon (α-Zellen)
- Somatostatin (δ-Zellen)
- pankreatisches Polypeptid [PP] (F-Zellen)
- Amylin (β-Zellen)
54.2 – Insulin |
54.2.1 – Struktur und Synthese
WICHTIG
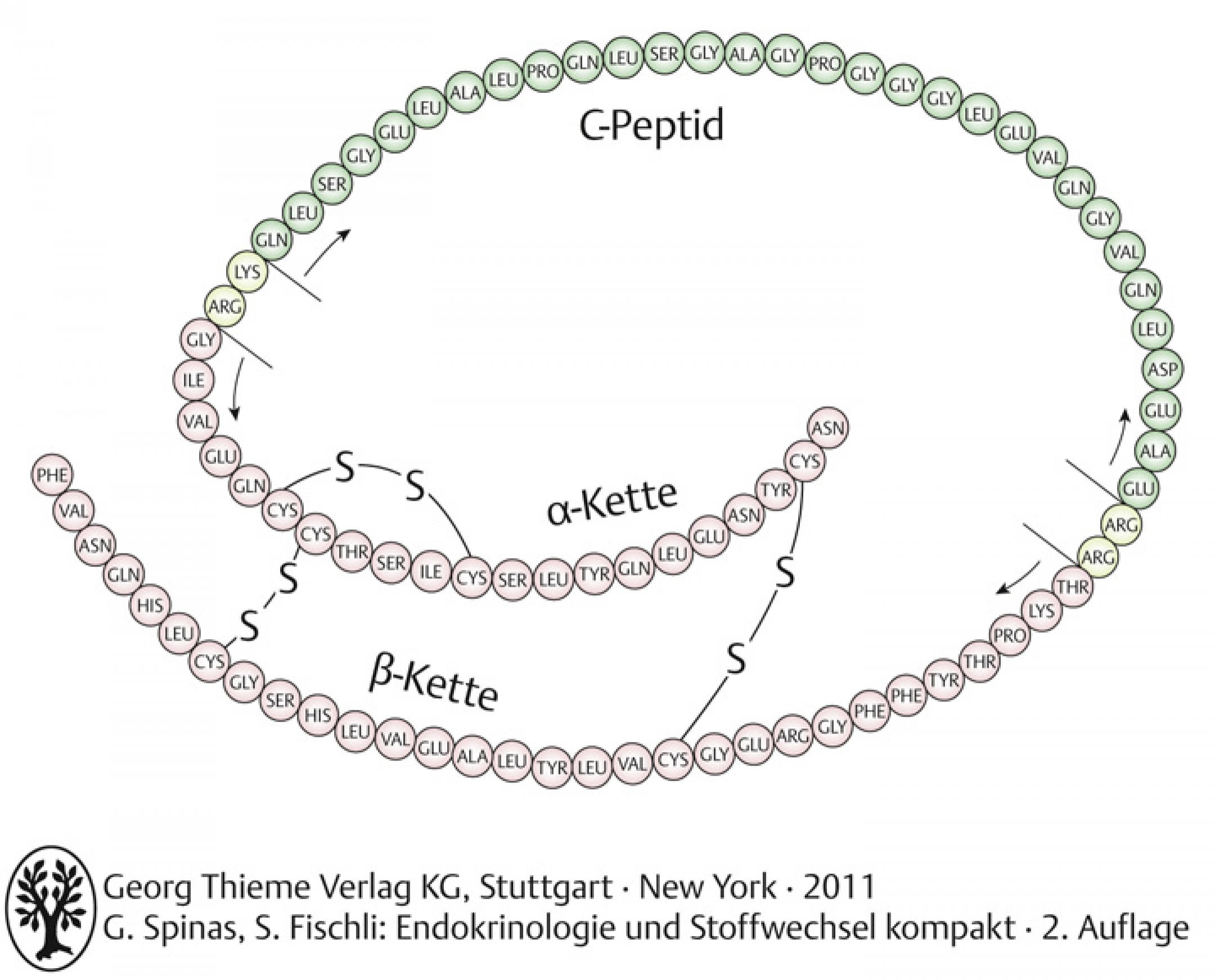
Insulin ist ein Proteinhormon, das aus einer α- und einer β-Kette besteht, die durch zwei Disulfidbrücken verbunden sind.
Synthese an Polyribosomen → Prä-Proinsulin → posttranslationelle Modifikationen → Proinsulin → Verpackung im Golgi-Apparat zu exkretorischen Granula → Abspaltung des C(connecting)-Peptids (bei Sekretion) → Insulin
Insulin und C-Peptid werden in äquimolaren Konzentrationen sezerniert, deshalb kann die C-Peptid-Konzentration als Mass für die endogene Insulinproduktion verwendet werden
54.2.2 – Insulinsekretion
- wichtigster Sekretionsreiz für Insulin ist eine erhöhte Blutglukose-Konzentration; ein Abfall des Blutzuckers führt physiologischerweise zu einer Hemmung der Insulinfreisetzung
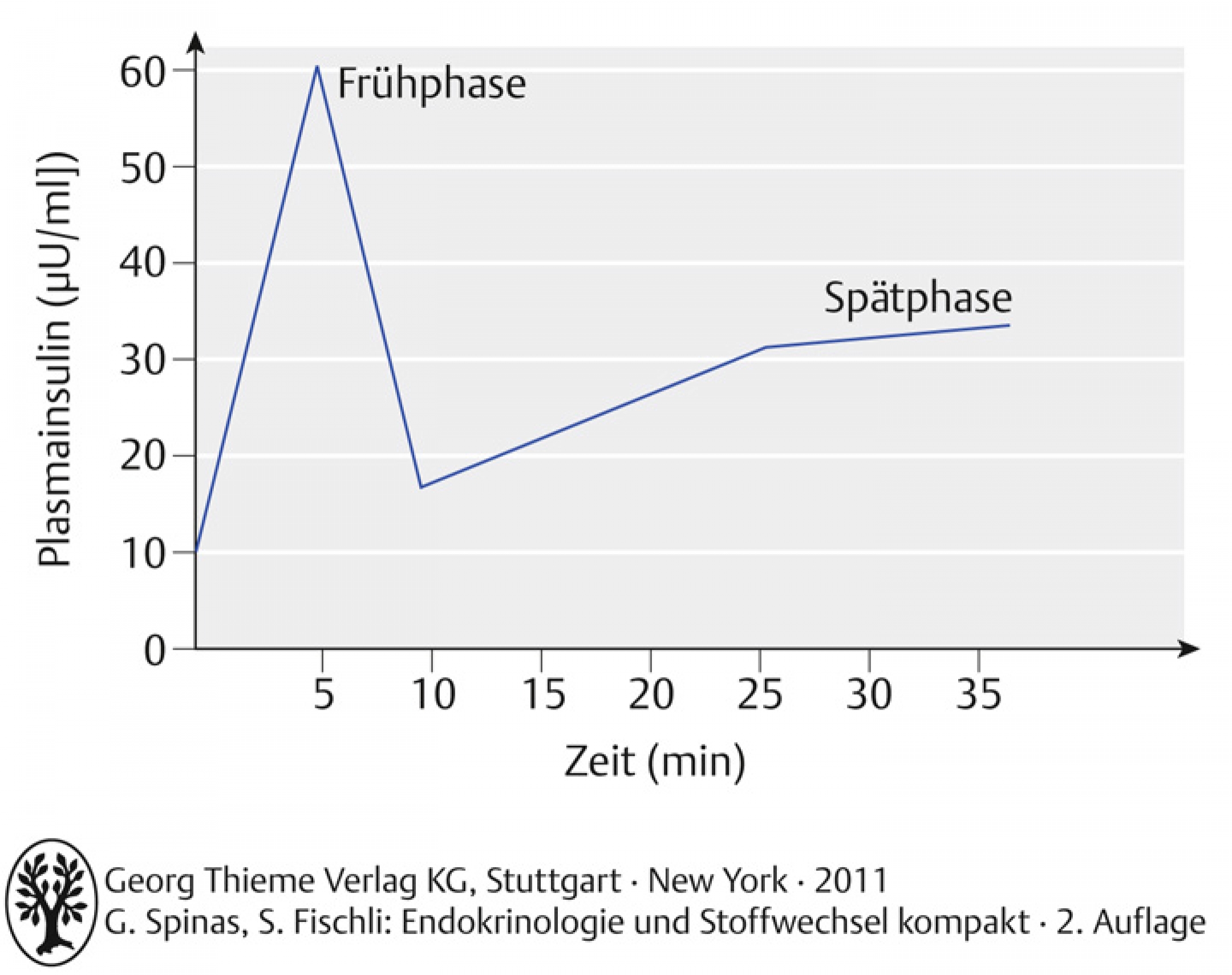
- die Insulinkonzentration steigt rasch (innerhalb von Minuten) nach Nahrungsaufnahme an (aus Speichergranula)
- bei konstanter Stimulation (durch Glukose) ist die Insulinsekretion typischerweise biphasisch: rasche Frühphase (early/first phase) gefolgt von einer langsamen, ansteigenden zweiten Phase (late/second phase)
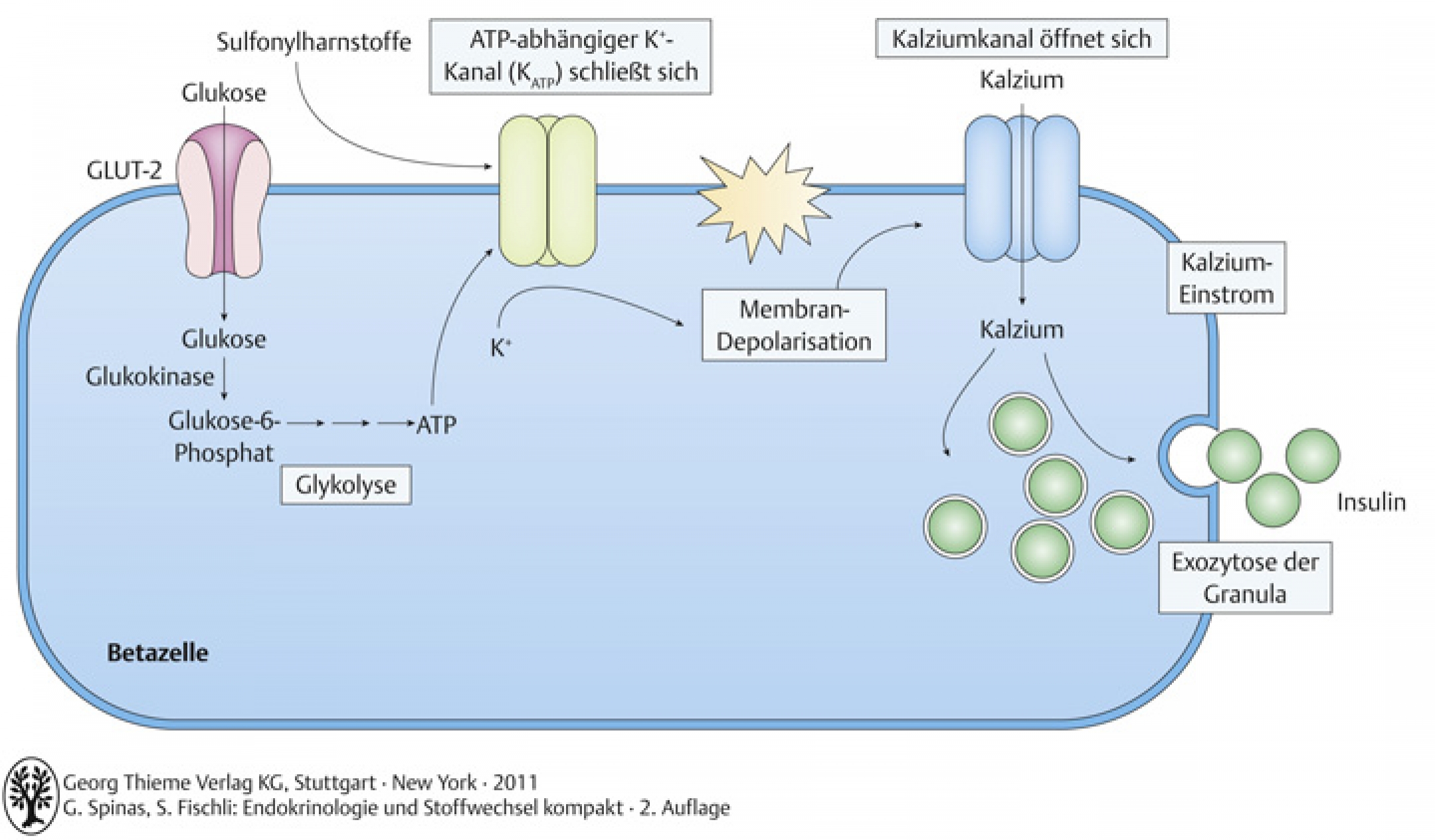
β-Zelle hat auch Glukosesensorfunktion
- Glukose gelangt entlang Konzentrationsgradient durch Glukosetransporter (GLUT-2) in β-Zelle
- Glukose wird durch die Glukokinase zu Glukose-6-phosphat phosphoryliert
- Glykolyse → Entstehung von ATP
- ATP führt zur Schliessung ATP-abhängigen- K+-Kanälen (KATP ) → Depolarisation der Zellmembran → Einstrom von Ca2+ → Exozytose von sekretorischen Granula, welche Insulin enthalten
54.2.3 – Regulation der Insulinsekretion
54.2.4 – Insulinwirkung
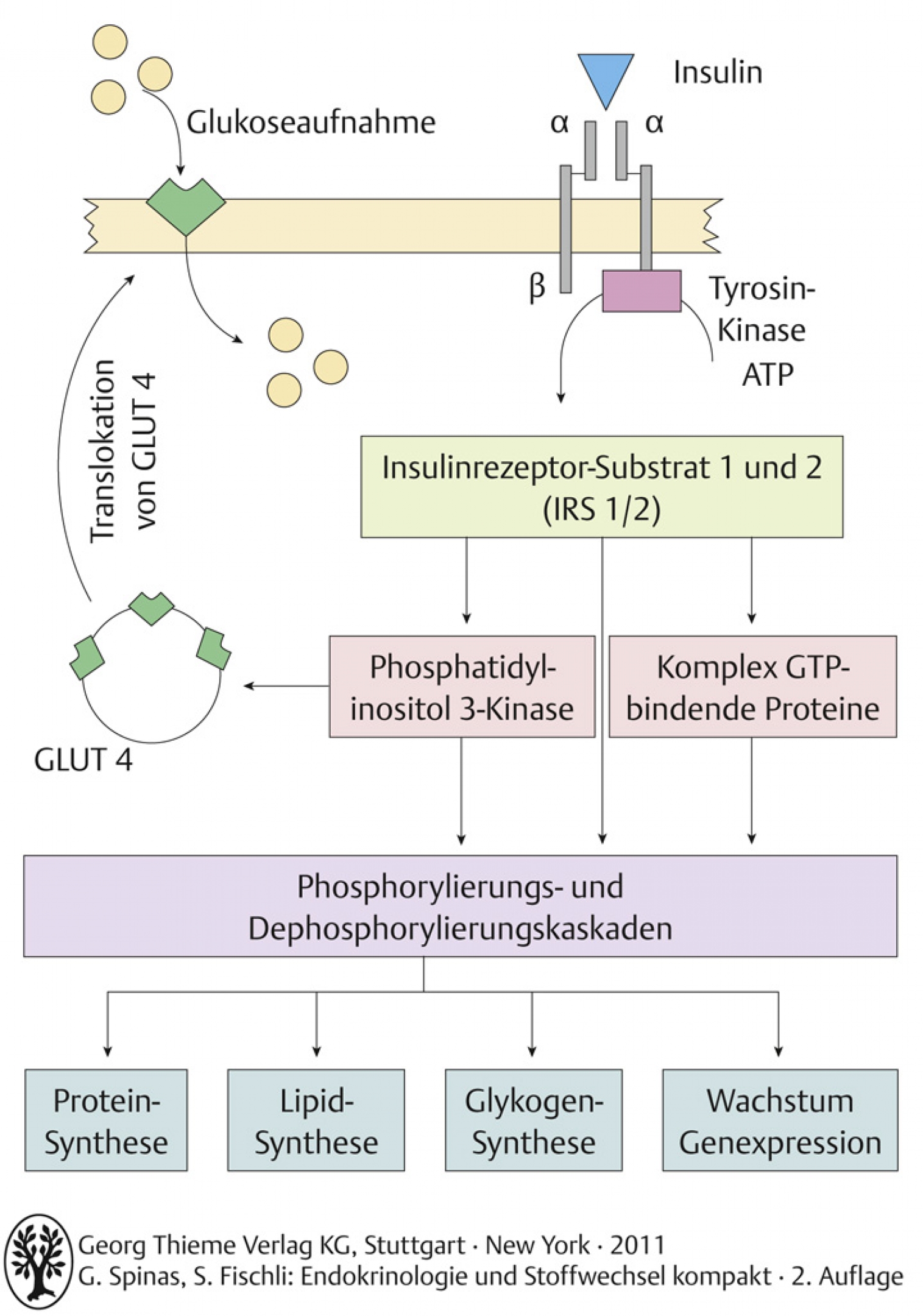
- der Insulinrezeptor ist ein Zelloberflächenrezeptor (transmembranöses Glykoprotein), der aus zwei α- und zwei β-Untereinheiten besteht
- α-Untereinheit enthält Bindungsstelle und bindet Insulin mit hoher Affinität, β-Untereinheit enthält Tyrosinkinase
- Insulin bindet an α Untereinheit → Tyrosinkinase phosphoryliert β-Untereinheit und andere zytoplasmatische Proteine (z.B. IRS 1und 2; Insulinrezeptorsubstrat 1 und 2) → Aktivierung von Proteinkinasen, Enzymen und Signalkaskaden → Insulineffekte
- bei konstant erhöhten Insulinkonzentrationen kann es zu einer «down-regulation» der Rezeptoren kommen
MERKE
Insulineffekte
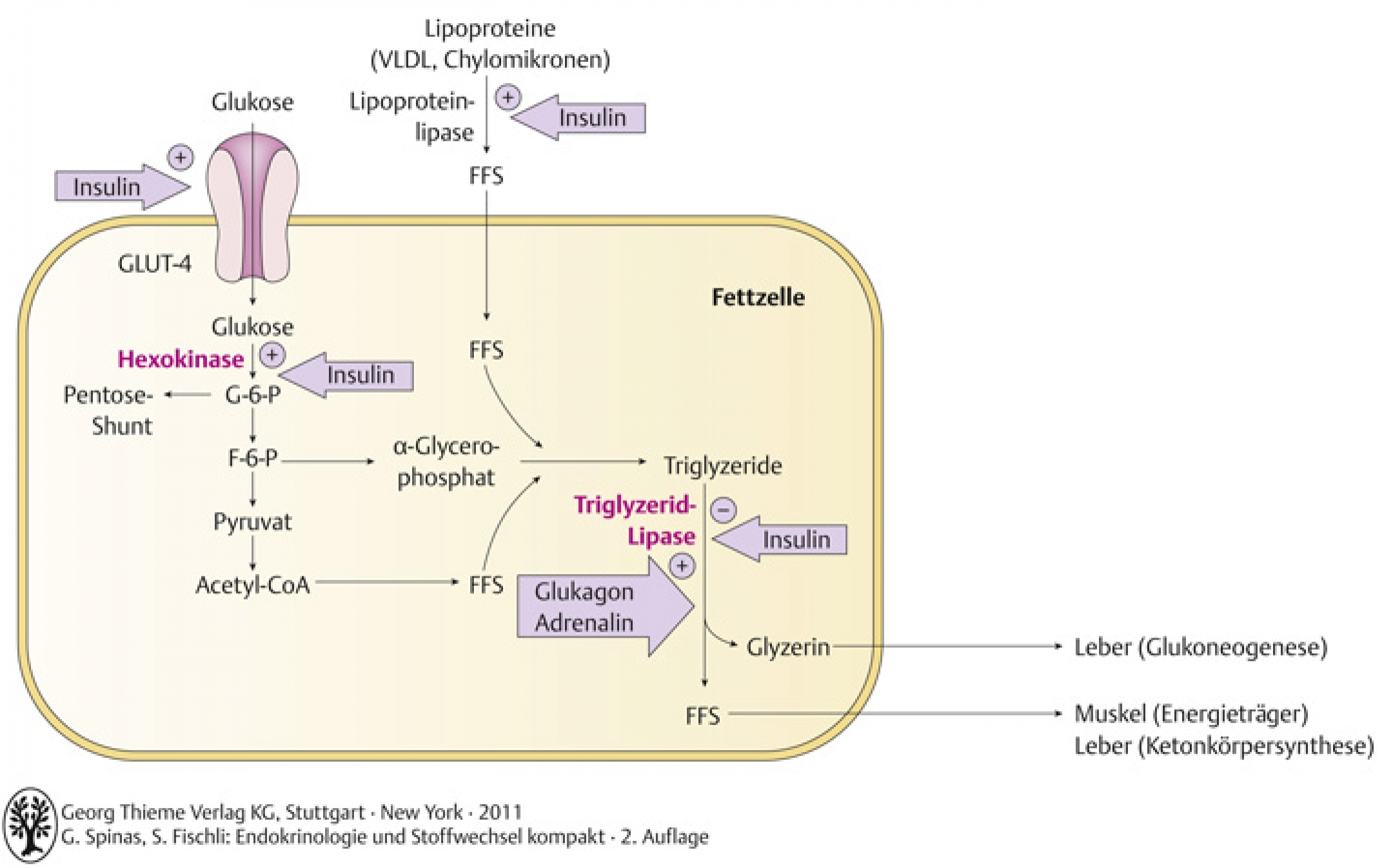
- Metabolische Effekte: Translokation von GLUT-4-enthaltende Vesikel an Zelloberfläche: Wirkung aus Glykogen-, Glukose- und Lipidstoffwechsel
- Mitogene Effekte: Wachstum und Genexpression
Insulin ist ein anaboles Hormon, das dem Körper ermöglicht, die aufgenommenen Nahrungsbestandteile (AS, Glukose, Lipide) zu speichern (vgl. Glukosetransporter):
- aktiviert den Transport der Substrate in die Zellen
- induziert, bzw. aktiviert die Enzyme für die Energiespeicherung (Glukokinase, Lipoproteinlipase)
- hemmt Enzyme, die gespeichertes Substrat mobilisieren (Triglyzerid-Lipase [=hormonsensitive Lipase])
- stimuliert die Proteinsynthese (Wirkung auf den Translationsprozess an Ribosomen)
Wirkung von Insulin
54.3 – Glukagon |
54.3.1 – Synthese und Metabolismus
WICHTIG
- Peptidhormon aus den α-Zellen des Pankreas
- entsteht aus einem Präkursormolekül (Präproglukagon), das auch im Darm und im ZNS exprimiert wird
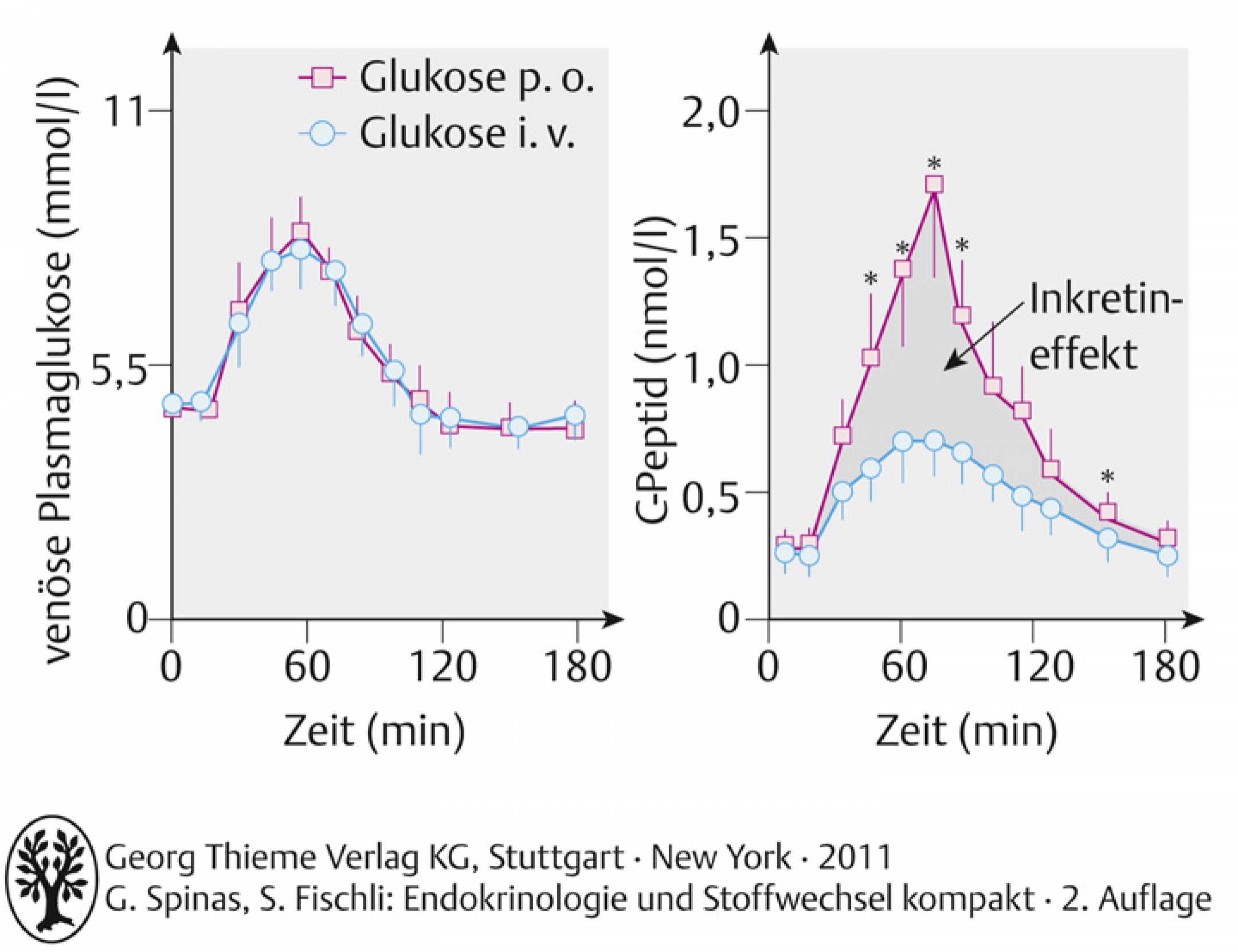
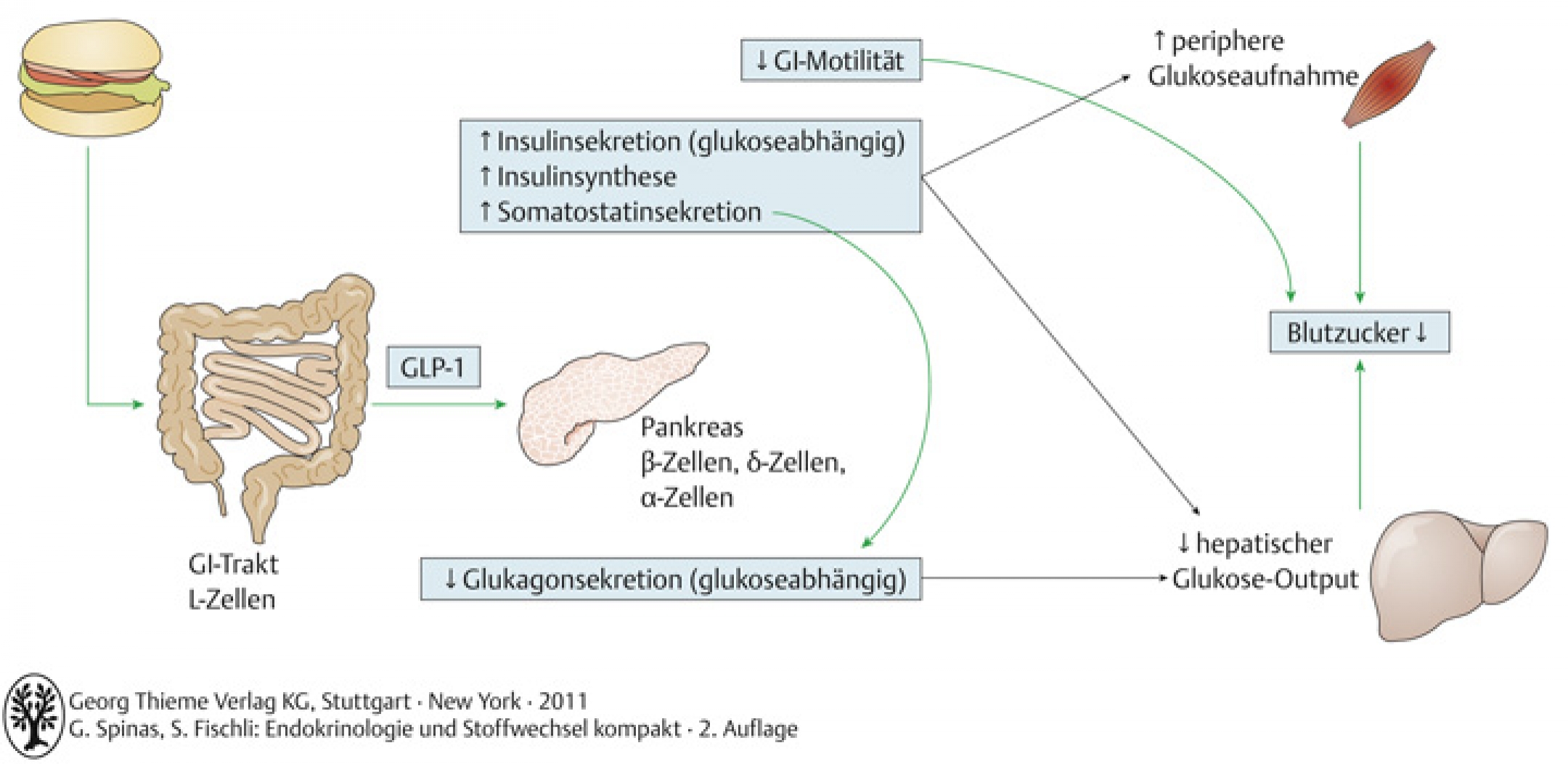
- durch unterschiedliches Processing des Präproglukagons entsteht im Darm u.a. das glucagon-like peptide-1 (GLP-1), das als Reaktion auf eine Mahlzeit produziert wird und die Synthese und Sekretion von Insulin stimuliert
- im Pankreas entsteht aus Präproglukagon v.a. Glukagon, welches verschiedene Insulineffekte antagonisiert
54.3.2 – Sekretion und Wirkung
- die Glukagonsekretion wird v.a. durch Aminosäuren, (Katecholamine [via β-adrenerge Effekte] und Kortisol) stimuliert
- die Glukagonsekretion wird durch Glukose, freie Fettsäuren, Ketonkörper und GABA gehemmt
- Hauptwirkort des Glukagons ist die Leber. Glukagon stimuliert die Glykogenolyse und die Glukoneogenese und erhält somit die Glukosekonzentration in postabsorptiver Phase im Blut aufrecht (z.B. im Hungerzustand)
- ausserdem stimuliert Glukagon die Fettsäureoxidation und die Ketonkörpersynthese
MERKE
Insulin und Glukagon gewährleisten Glukosehomöostase.
Relative Zunahme von Glukagon verstärkt die Hyperglykämie und Ketonkörperproduktion.
54.4 – Somatostatin |
WICHTIG
- Peptidhormon aus den δ-Zellen des Pankreas
- entsteht aus Präprosomatostatin, das in Pankreas, Darm und ZNS (z.B. Hypothalamus) exprimiert wird
- die Freisetzung von Somatostatin wird wie beim Insulin durch Glukose, Aminosäuren und Glukagon stimuliert
- Somatostatin hat vorwiegend inhibitorische Effekte:
- Hemmung von Insulin- und Glukagon-Sekretion (parakrin)
- Hemmung der Somatostatinsekretion (autokrin)
- Hemmung verschiedener gastrointestinaler Funktionen (Darmmotilität)
54.5 – Pankreatisches Polypeptid |
WICHTIG
- Peptidhormon aus den F-Zellen oder PP-Zelle des Pankreas
- wird als Reaktion auf eine Mahlzeit freigesetzt (Protein-/Vagus-vermittelt)
- hemmt pankreatische Sekretion von Bikarbonat und Eiweiss
54.6 – Amylin |
WICHTIG
- Polypeptid Amylin (Insel-Amyloid-Polypeptid, IAPP) wird mit Insulin aus der β-Zelle sezerniert
- synergistische Wirkung mit Insulin
- verzögerte Magenentleerung, hemmt Glukagon, wirkt sättigend
54.7 – Inkretine |
54.8 – Regulation des Kohlenhydratstoffwechsels |
54.8.1 – Allgemein
MERKE
- wichtigste Energieträger : Glukose und freie Fettsäuren, zusätzlich Ketonkörper im Fastenzustand
- Gehirn und Erythrozyten sind auf Glukose angewiesen
- Muskulatur: freie Fettsäuren wichtigster Energielieferant
54.8.2 – Glukosetransporter
Glukose ist hydrophil und muss mittels Transportsysteme durch die Zellmembranen transportiert werden
- es existieren aktive und passive Glukosetransporter
54.8.3 – Energiespeicherung
- die mit der Nahrung aufgenommenen Kohlenhydrate werden nach ihrer Aufspaltung und Resorption vorwiegend in der Leber und in der Muskulatur verstoffwechselt
- von 50g Glukose, die pro Stunde aufgenommen werden, gelangen 6g ins Gehirn (kein Insulin nötig) und 44g in Leber, Muskulatur und Fettgewebe
- ca. die Hälfte dieser Menge wird oxidiert (Muskel), die andere Hälfte wird nicht-oxidativ verwertet, z.B. als Glykogen gespeichert, wofür Insulin benötigt wird
- durch Stimulation, bzw. Hemmung verschiedener Enzyme in Muskel, Leber und Fettgewebe wirkt das Insulin anabol.
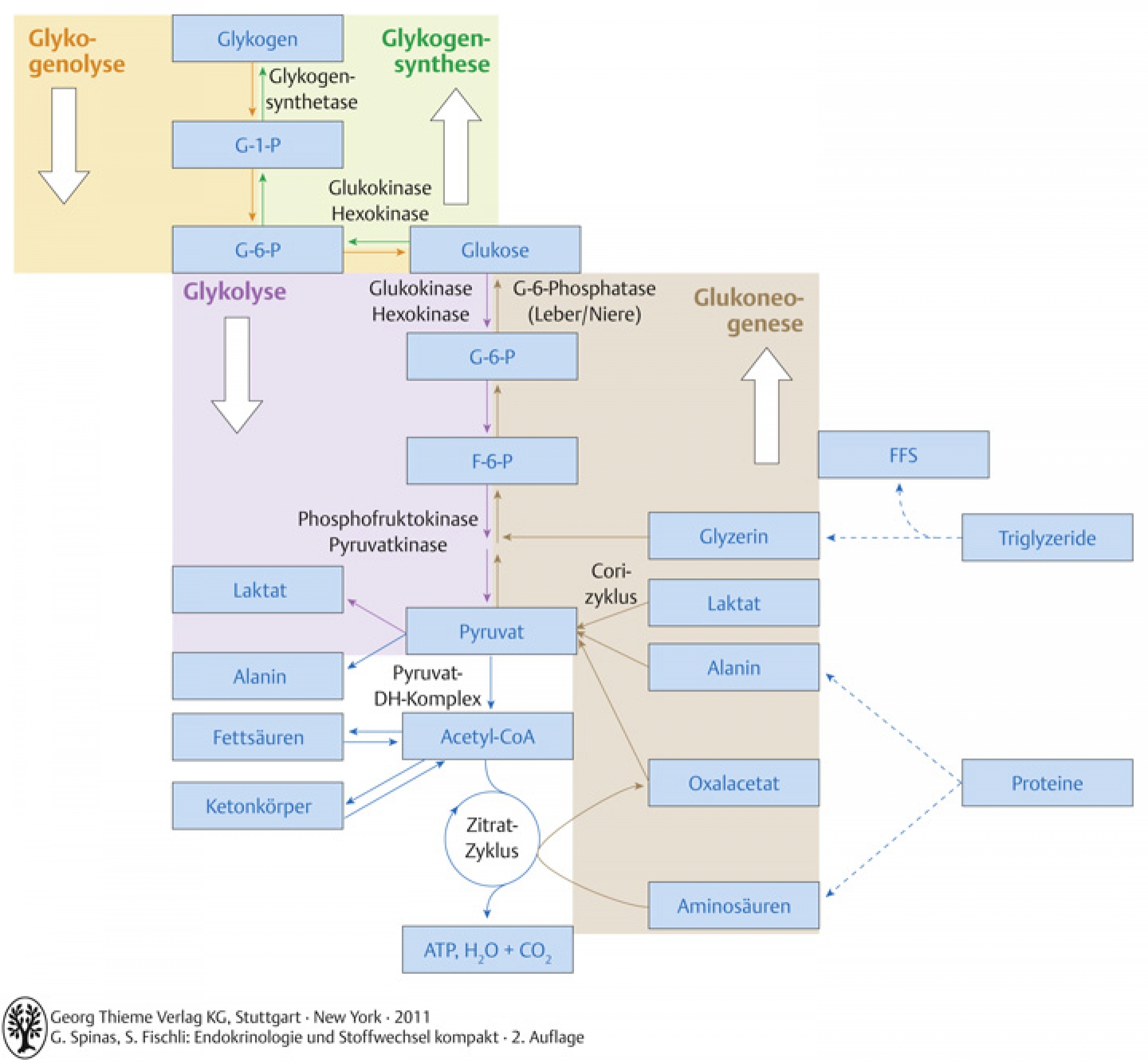
- Glukose wird durch Glukokinase (Leber) oder Hexokinase (Muskeln und Fettgewebe) zu Glukose-6-phosphatphosphoryliert (Abb. B-1.8) und kann Zelle nicht mehr verlassen
- Glukokinase wird durch Insulin stimuliert, niedrige Affinität für Glukose, nur aktiv bei höheren Blutzuckerkonzentrationen
- Glukose wird in Form von Glykogen gespeichert
- Speicherkapazität von Glykogen begrenzt: Leber: 150g, Muskulatur 150-200g
- Fettgewebe speichert Energie unbegrenzt in Form von Triglyzeriden, Insulin stimuliert Glukoseaufnahme in Adipozyten GLUT-4
- Insulin stimuliert Glukoseabbau im Pentosephosphatzyklus
- α-Glyzerolphosphat (essentiell für Triglyzeridsynthese) stammt aus Glykolyse
- Insulin stimuliert die Lipoproteinlipase → spaltet freie Fettsäuren aus VLDL und Chylomikronen ab
54.8.4 – Energiemobilisierung
- Energiefreisetzung aus gespeicherter Energie durch Glykogenolyse, Glukoneogenese und Lipolyse
- Steuerungshormone Glukagon, Adrenalin und Kortisol
- Bereitstellung von Energiesubstrat in Form von Glukose und freien Fettsäuren in der postprandialen Phase zwischen den Mahlzeiten, beim Fasten oder bei erhöhtem Bedarf
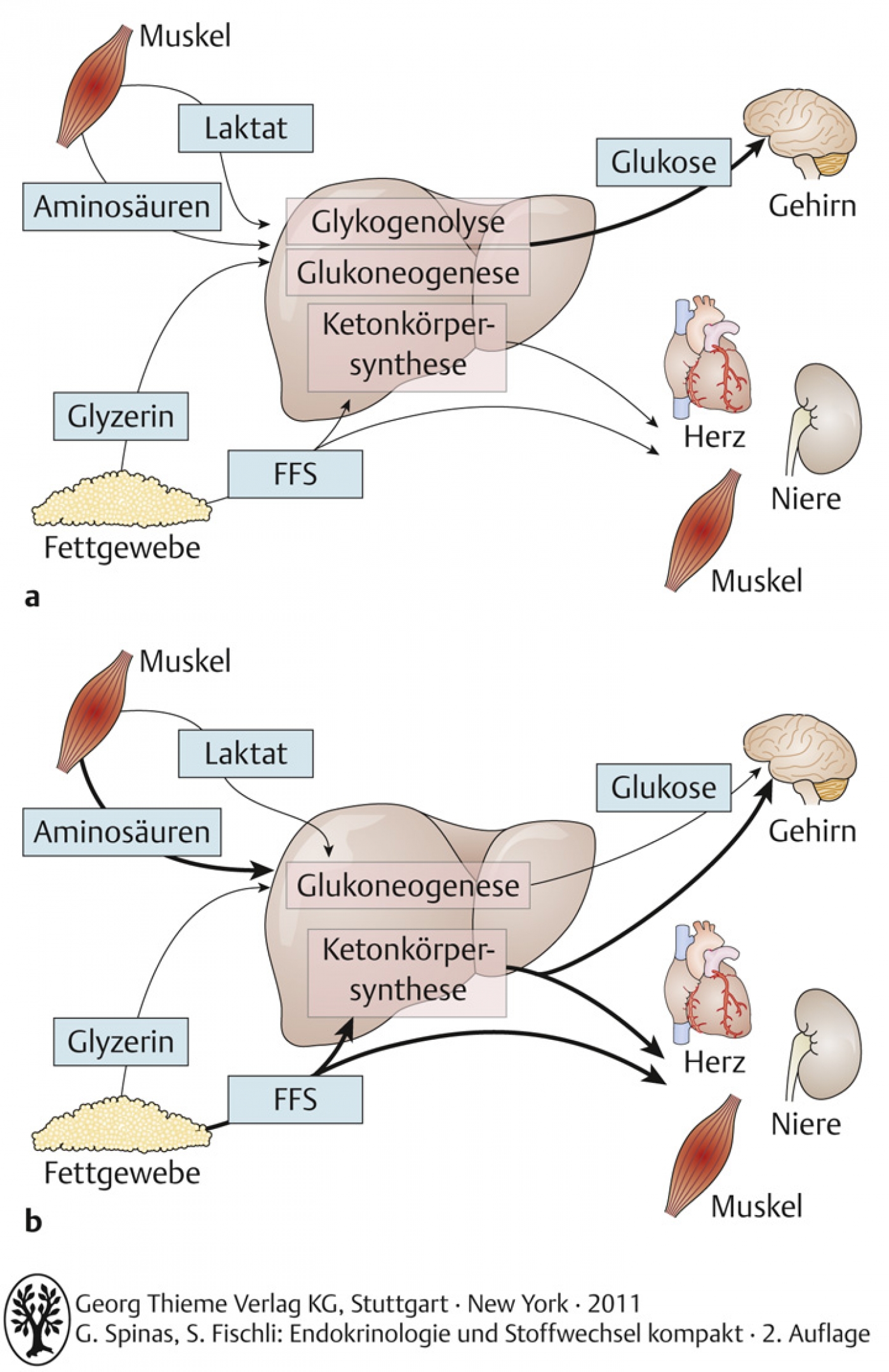
54.8.5 – Regulation des Stoffwechsels im Hungerzustand
Bei längerem Fasten treten folgende Umstellungen im Stoffwechsel auf → katabole Stoffwechsellage
- Glykogen ist verbraucht (reicht für ca. 12-24h)
- Fettabbau übersteigt die Glukoneogenese
- Proteinkatabolismus vermehrt (durch vermehrte Kortisolsezernierung)
- Muskulatur nutzt vermehrt freie Fettsäuren für die Energiegewinnung
- Cori-Zyklus (Reduktion von Pyruvat zu Laktat) und Ketonkörpersynthese gesteigert
- ZNS metabolisiert auch Ketonkörper (Glukose aber immer noch zusätzlich notwendig)