MERKE
Eine chronische Hyperglykämie kann zu typischen diabetischen Spätkomplikationen führen.
Eine dauerhaft erhöhte Blutzuckerkonzentration ist für Zellen (Nerven, Linse, Niere, Blutgefässe), die den Glukoseeinstrom nicht regulieren können, schädlich.
56.1 – Pathogenese |
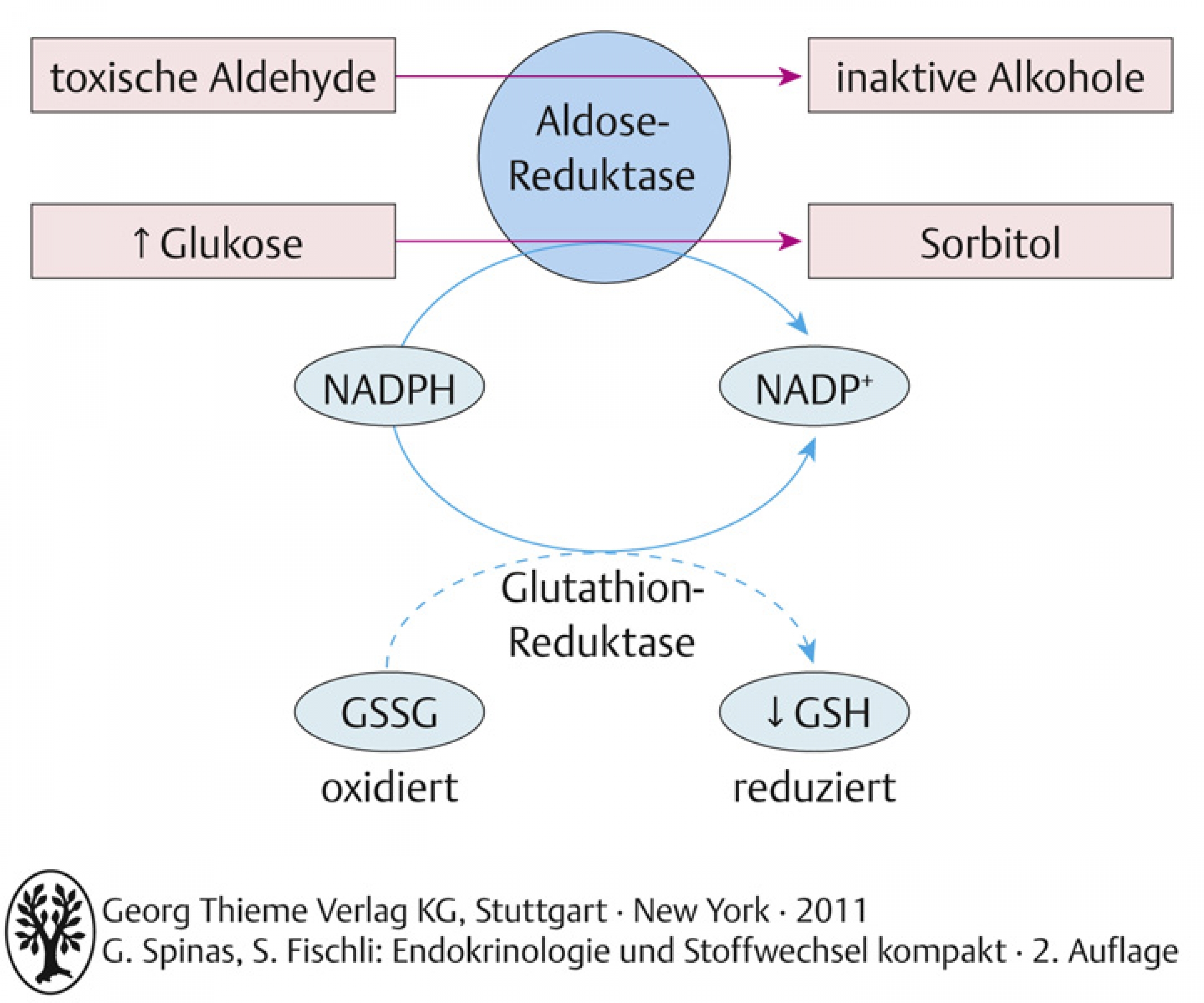
56.1.1 – Aktivierung des Polyolstoffwechselwegs
- die erhöhte intrazelluläre Glukose wird durch das Enzym Aldose-Reduktase zu Sorbitol reduziert. Dabei wird NADPH verbraucht
- NADPH ist wichtiger Kofaktor für Reduktion von Glutathion, welches Zelle vor oxidativem Stress schützt
- durch Aktivierung des Polyolstoffwechselweges wird die Funktion von Nervenzellen gestört, Abnahme der Nervenleitgeschwindigkeit
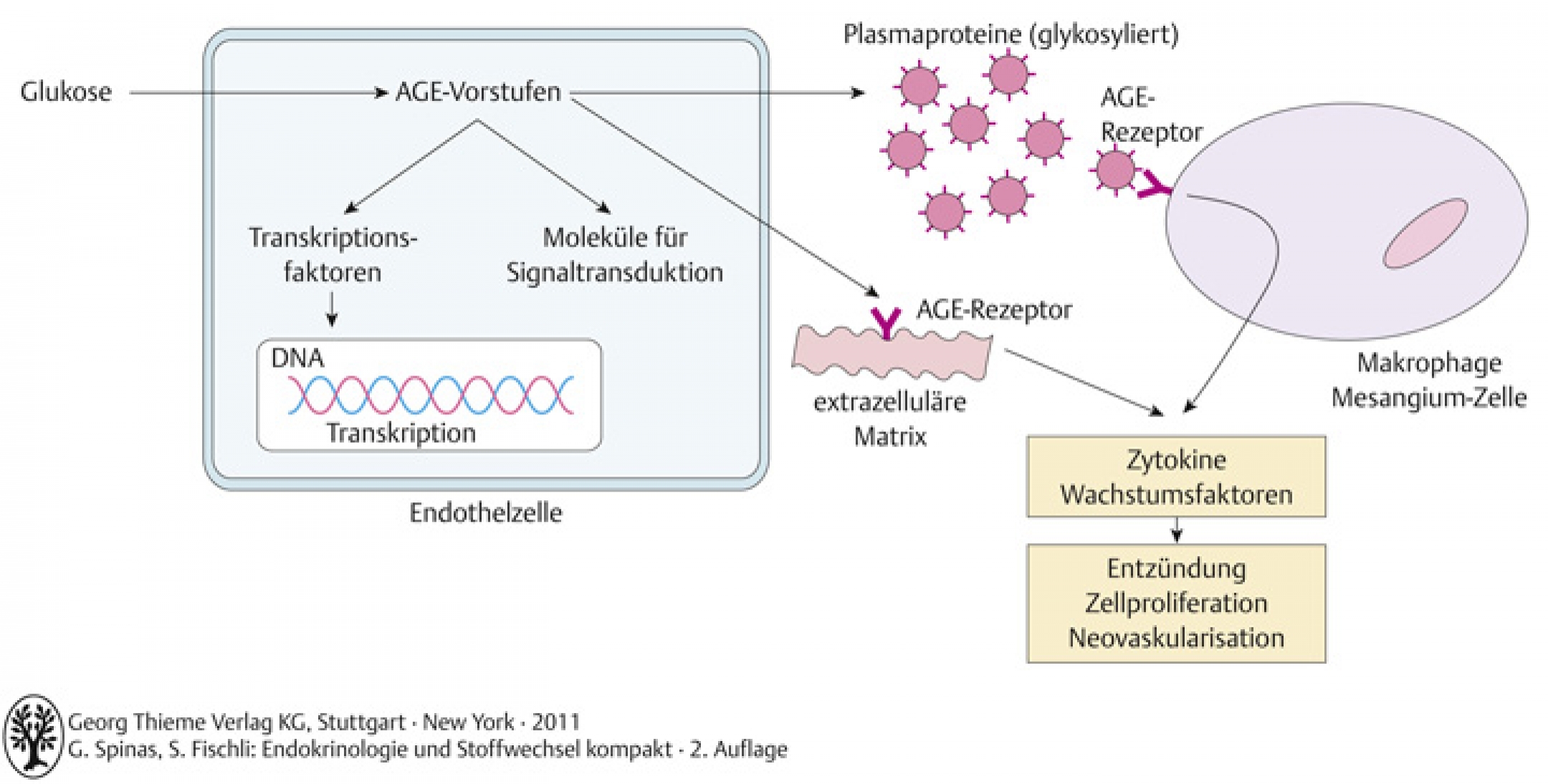
56.1.2 – Intra- und extrahepatische Glykosylierung von Proteinen
- Glukose bindet an Aminogruppen von Proteinen (nicht-enzymatisch)
- nach Bildung von Zwischenprodukten entstehen am Schluss AGE (advanced glycosylated endproducts), die bestimmte chemische und biologische Eigenschaften aufweisen und zur Veränderung der Funktion zahlreicher Proteine und Gewebe führen
- führt zu lokalen Zellproliferationen und Neovaskularisationen → Hauptmechanismus für Entstehung der diabetischen Sekundärkomplikationen
56.1.3 – Aktivierung der Proteinkinase C (PKC)
- intrazellulär erhöhte Glukosekonzentrationen → Aktivierung der Proteinkinase C (hemmt endotheliale NO-Synthase, NO vermittelte Vasodilatation entfällt) → Stimulation des vasokonstringierenden Endothelin-1: gefässschädigender Effekt
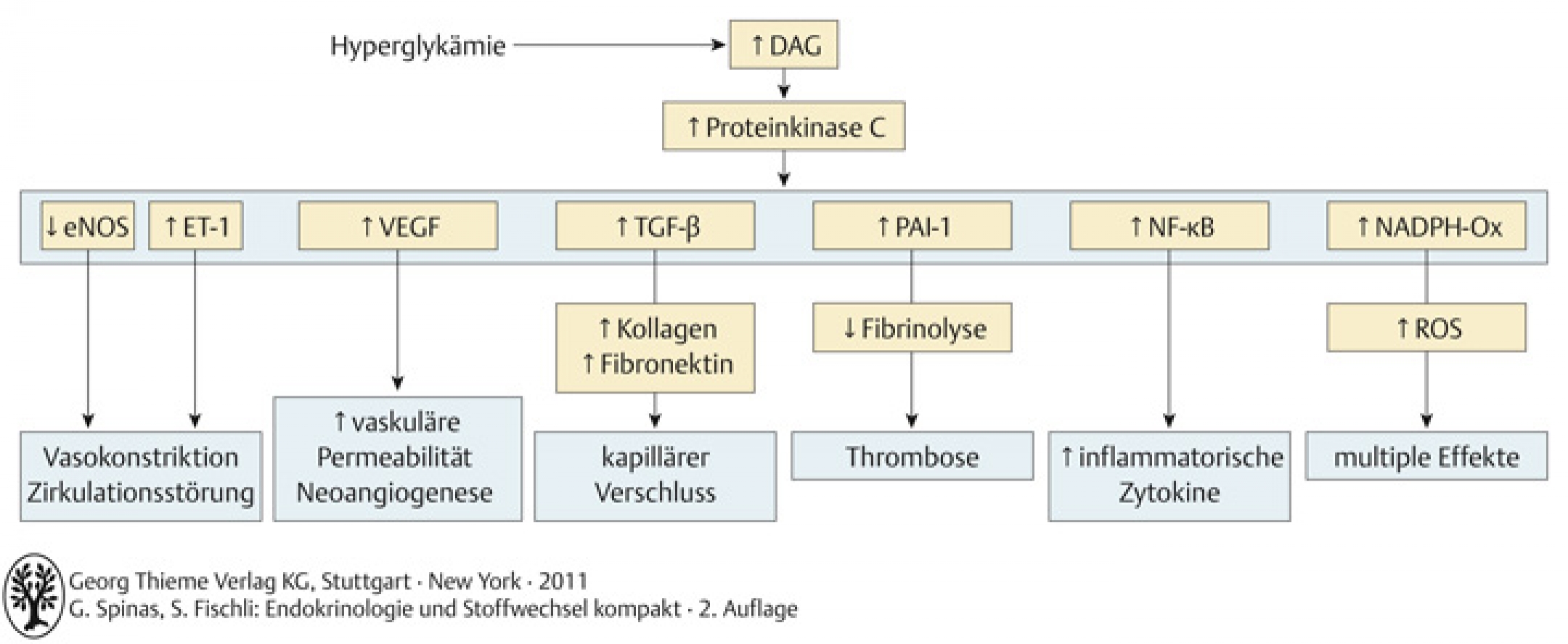
Abb. B-1.22 Proteinkinase-C-Stoffwechselweg.
eNOS: Endothelial Nitric Oxid Synthase
ET-1: Endothelin 1
VEGF: vascular Endothelial Growth Factor
TGF-β: Transforming Growth Factor β
PAI-1: Plasminogen Activator Inhibitor 1
NFkB: Nuclear Factor kB
NADPH-Ox: NADPH-Oxidasen
ROS: reaktive Sauerstoffspezies (adapt. nach Brownlee, Nature 2001)
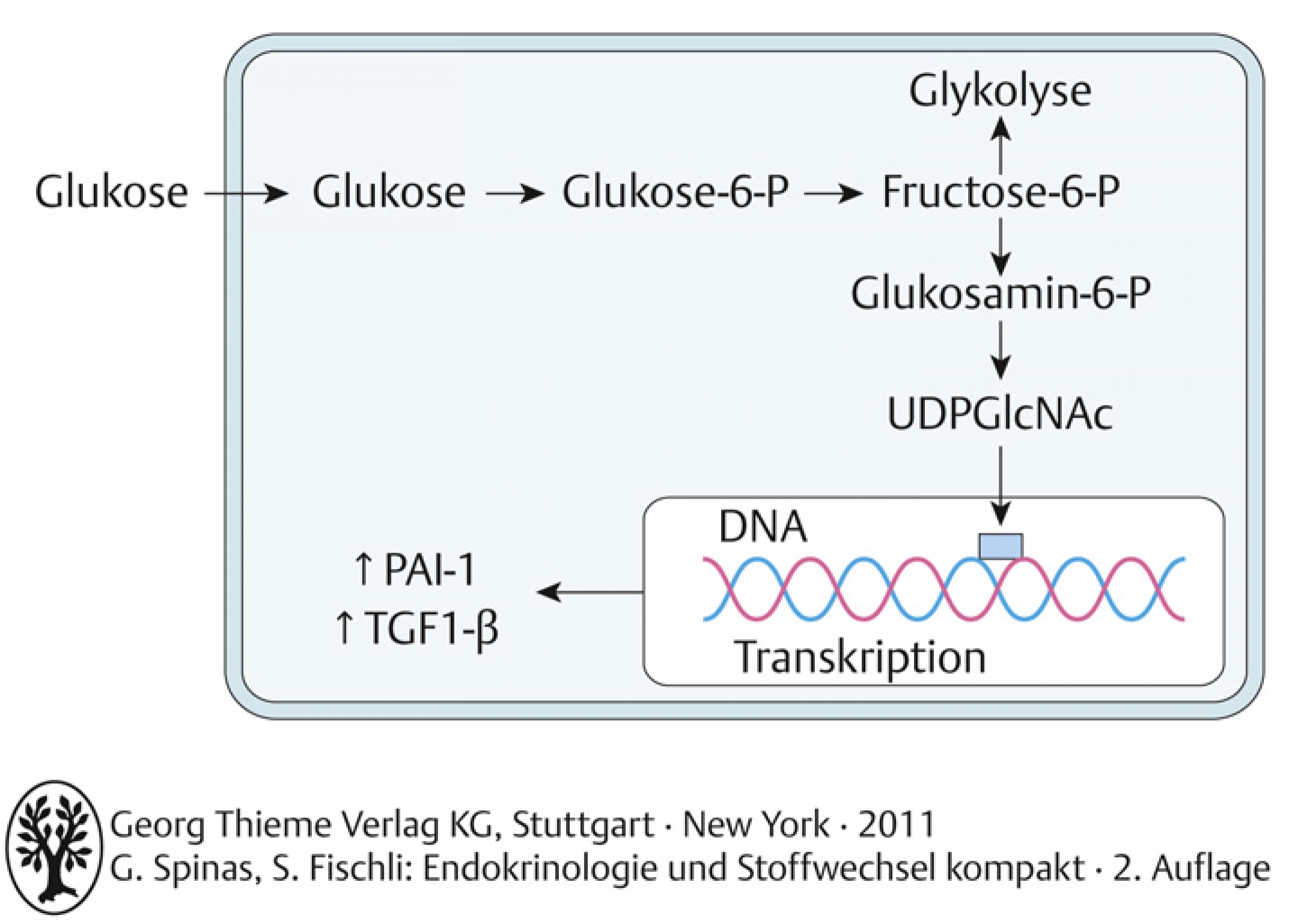
56.1.4 – Aktivierung des Hexosamin-Stoffwechselwegs
- in Mesangiumzellen der Nieren und in Kardiomyozyten führt erhöhte Glukose zu Uridin-Diphosphat-N-Acetyl-Glukosamin → Transforming Growth Factor-(TGF) ↑und Plasminogen Activator Inhibitor-1
56.1.5 – Synopsis der hyperglykämiebedingten Zellschädigungen nach Brownlee
- intrazellulär erhöhtes Glukoseangebot →mitochondriale Produktion von freien Fettsäuren ↑ →DNA-Strangbrüche → Aktivierung der Reperaturenzyme (PARP), Depletion von GAPDH (Glyzeraldehyd-3-Phosphat Dehydrogenase) → verminderter Abbau von Glyzeraldehyd-3-Phosphat → Metaboliten werden in PKC- und AGE-Stoffwechsel eingeschleust. Ebenfalls Ankurbelung des Hexosamin und Polyolstoffwechselwegs
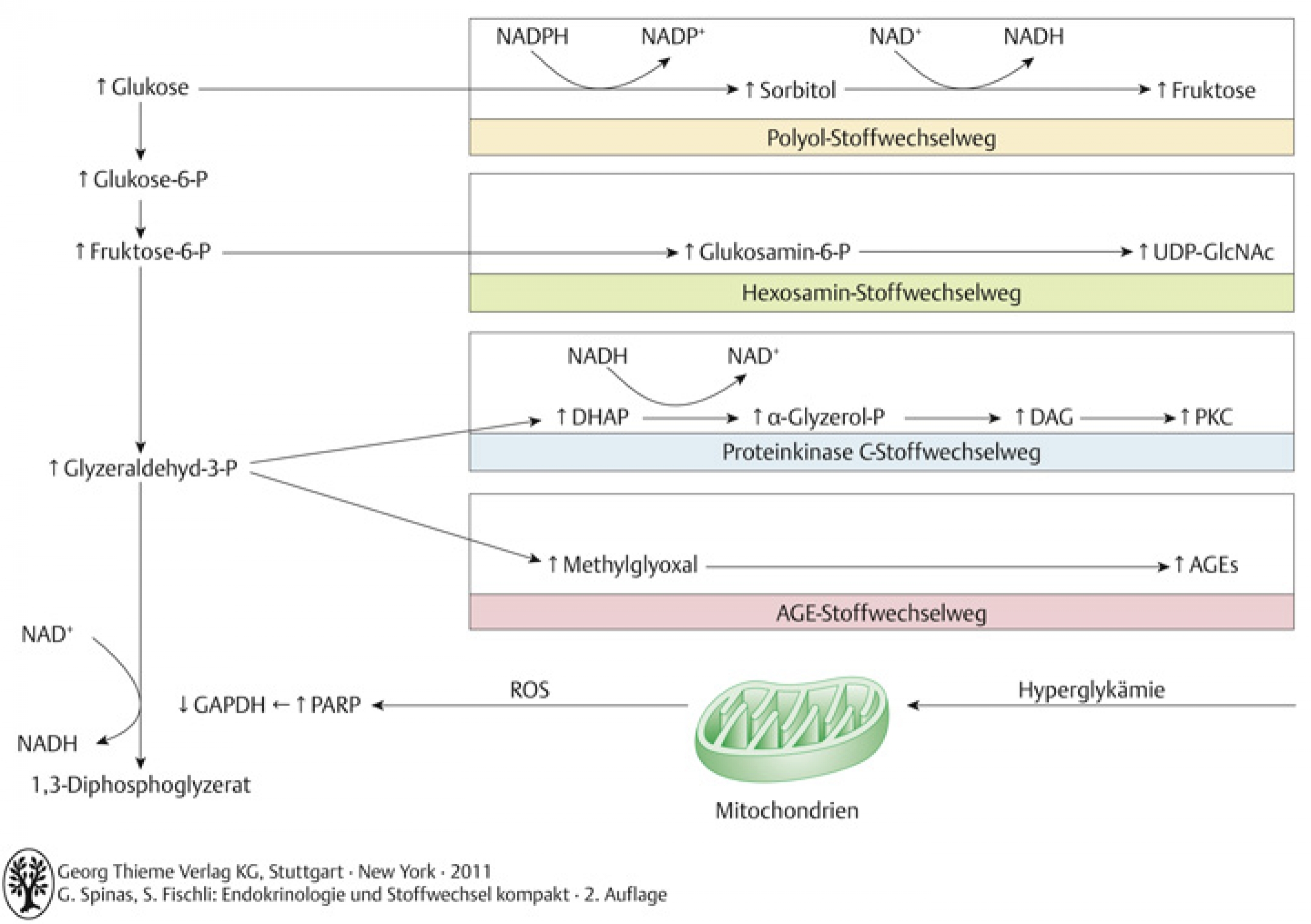
Figure 56.2 – Abb. B-1.24 Synopsis der hyperglykämiebedingten Zellschädigungen: unifying hypothesis (adapt. nach Brownlee, Nature 2001).
UPDGIcNAc: Uridin-Diphosphat-N-Acetyl-Glukosamin
DHAP: Dihydroxyazetonphosphat
DAG: Diazylglyzerol
PKC: Proteinkinase C
AGEs: Advanced Glycosylated Endproducts
ROS: reaktive Sauerstoffspezies
PARP: Poly-ADP-Ribose-Polymerase
GADPH: Glyzeraldehyd-3-phosphat-Dehydrogenase
NADPH: Nicotinamid-Adenin-Dinukleotid-Phosphat
NADH: Nicotinamid-Adenin-Dinukleotid.
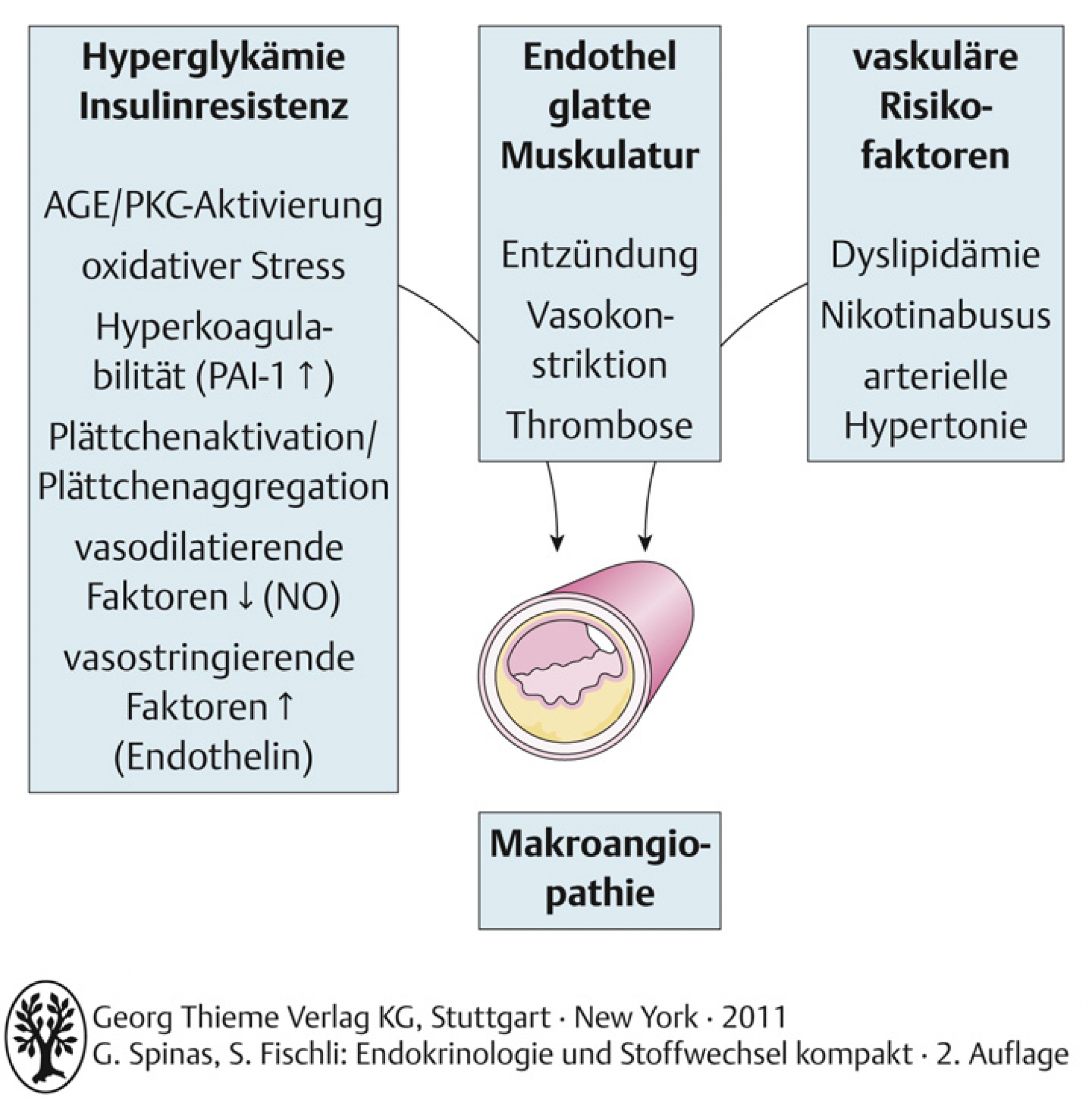
56.1.6 – Makrovaskuläre Spätschäden
- Insulinresistenz führt zur vermehrten Freisetzung und Oxidation freier Fettsäuren → freie Sauerstoffradikale → Aktivierung der obengenannten Stoffwechselwege
56.2 – Klinik |
MERKE
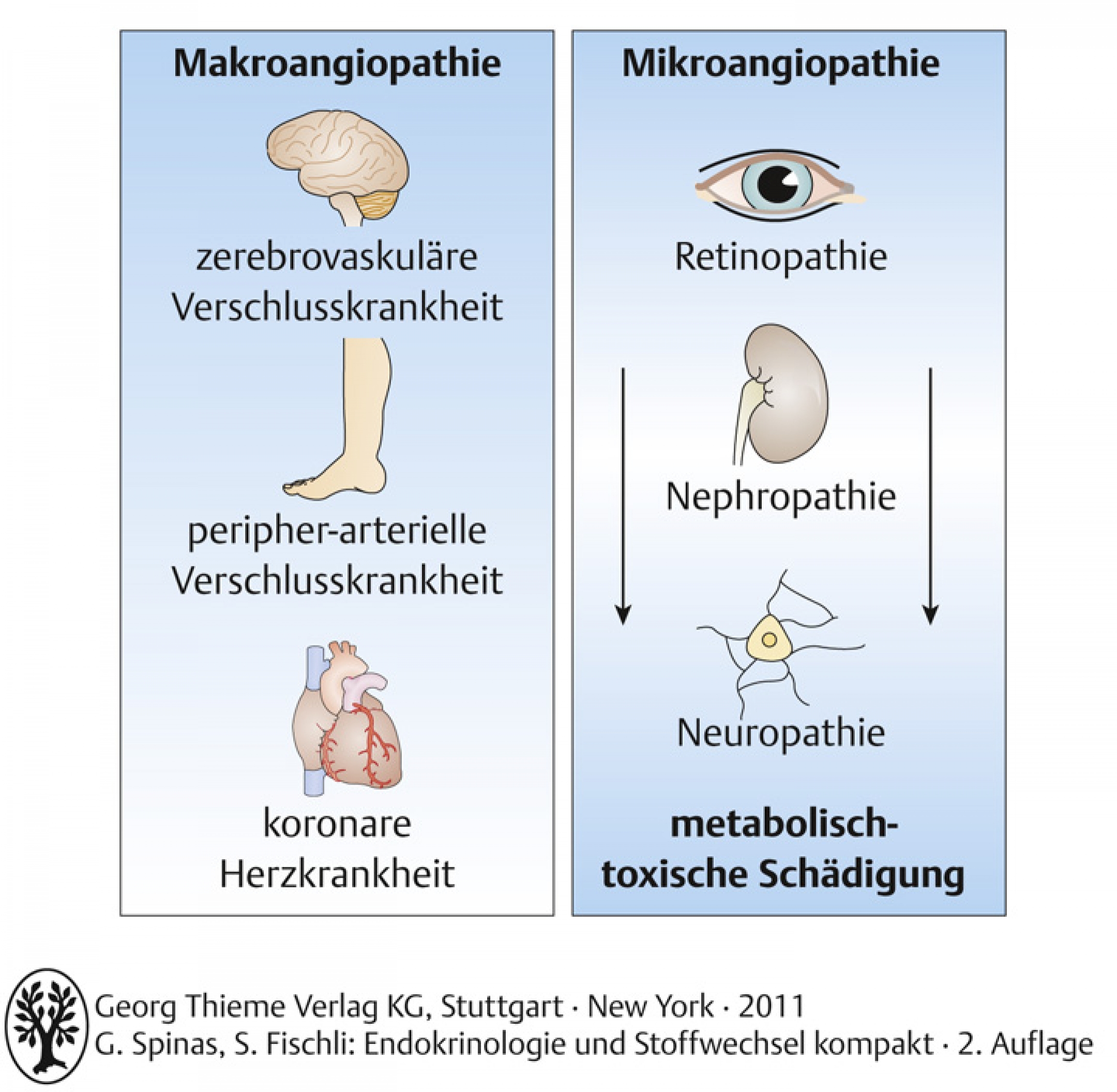
Die diabetischen Folgeerkrankungen werden typischerweise eingeteilt in:
- Mikroangiopathische Folgeerkrankungen: Retinopathie, Nephropathie, Neuropathie
- Makroangiopathische Folgeerkrankungen: akzelerierte Arteriosklerose
| Diabetiker haben erhöhtes Risiko für: | |
| Niereninsuffizienz | 15 – 20 x |
| Erblindung | 10 – 20 x |
| Koronare Herzkrankheit | 2 – 6 x |
| Letaler Ausgang einer KHK | 2 – 3 x |
| Zerebrovaskulärer Insult | 2 – 3 x |
| Periphere Gangrän | 15 – 20 x |
56.3 – Mikroangiopathie |