Als Nozizeption wird die Schmerzwahrnehmung bezeichnet. Das Wort stammt vom lateinischen Wort „nocere“ ab und bedeutet schaden. Nozizeptoren reagieren auf Reize, die den Körper schädigen können. Das können starke mechanische Reize, extreme Temperaturen, Sauerstoffmangel oder das Einwirken bestimmter Chemikalien sein.
Schmerzklassifikation
Schmerz ist eine unangenehme Sinnesempfindung, die mit aktueller oder potenzieller Gewebeschädigung einhergeht oder mit Begriffen einer solchen beschrieben wird (der Schmerz wird immer als Gewebeschädigung empfunden auch wenn eine solche nicht vorliegt).
- Physiologischer Schmerz entsteht, durch die Einwirkung gewebeschädigender Reize auf normales Gewebe. Er warnt uns vor Gewebeschädigungen, und wir leiten unwillkürlich Gegenmassnahmen ein zum Beispiel rasches Wegziehen der Hand, wenn man versehentlich auf eine heisse Herdplatte fasst.
- Pathophysiologischer Schmerz wird durch pathophysiologische Organveränderungen (zum Beispiel durch eine Entzündung) ausgelöst. Er ist ein wichtiges Symptom vieler Erkrankungen. Häufig erzwingt er ein Verhalten, das für die Heilung einer Krankheit erforderlich ist z. B. Ruhigstellen einer verletzten Extremität.
- Neuropathischer Schmerz entsteht durch die Schädigung von Nervenfasern. Er unterscheidet sich von anderen Schmerzarten, weil er nicht im Dienst der Gefahrenerkennung steht.
- Chronischer Schmerz hält über die für die Heilung als angemessen betrachtete Zeit (üblicherweise drei Monate) hinaus an. Die Intensität korreliert nicht mehr mit dem auslösenden Reiz. Das Gehirn «lernt» Schmerzen wahrzunehmen, ohne dass ein schädigender Reiz vorliegt.
6.1 – Nozizeptoren
Jede Reizart kann schmerzhaft sein, sobald eine gewisse Stimulationsstärke erreicht wird. Es ist aber falsch daraus zu schliessen, dass die Schmerzempfindung beispielsweise durch eine übermässig starke Stimulation eines Mechanorezeptors entsteht. Die Schmerzempfindung wird von eigenständigen Rezeptoren und afferenten Neuronen vermittelt. Die afferenten Neurone, die den Schmerz registrieren, sind relativ unspezialisierte Nervenzellendigungen und werden Nozizeptoren genannt. Starke mechanische Reize, extreme Temperaturen, Sauerstoffmangel oder das Einwirken bestimmter Chemikalien führen zu einer Öffnung von Ionenkanälen auf der Membran der Nozizeptoren, sodass es zur Depolarisation des Sensors und zur Entstehung von Aktionspotentialen kommt. Zusätzlich setzen die geschädigten Gewebezellen an der Verletzungstelle Substanzen frei, die weitere Ionenkanäle öffnen. Die Mehrheit der Nozizeptoren reagieren auf verschiedene Reize; Sie werden als polymodale Nozizeptoren bezeichnet. Es gibt aber auch Nozizeptoren, die nur auf eine Reizart spezialisiert sind.
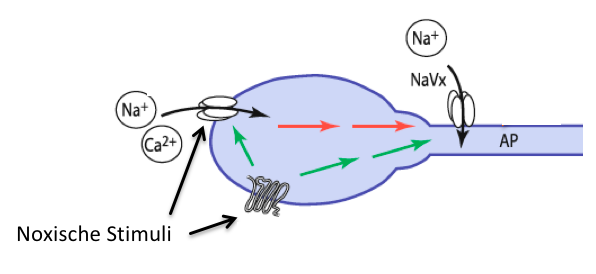
Abbildung 6.1 – Sensor eines Nozizeptors. Noxische Stimuli wirken auf Rezeptoren oder direkt auf Ionenkanäle in der Membran des Sensors. Durch Öffnung der Ionenkanäle kommt es zur Depolarisation des Sensors und zur Entstehung von Aktionspotentialen Quelle: Robert F. Schmidt et al.: Physiologie des Menschen, 31.Auflage, Springer, 2010, S. 276, verändert.
6.2 – Entzündung
Normalerweise sprechen Nozizeptoren nur auf starke Reize an, die eine Schädigung des Körpergewebes verursachen können. Eine allgemeine Erfahrung ist jedoch, dass Gewebe, das verletzt oder entzündet ist, ungewöhnlich empfindlich ist. Dieses Phänomen wird als Hyperalgesie bezeichnet. Eine primäre Hyperalgesie tritt lokal begrenzt innerhalb der geschädigten Geweberegion auf. Wenn auch die Empfindlichkeit von umliegenden gesunden Gewebe erhöht ist, dann spricht man von einer sekundären Hyperalgesie. Viele verschiedene Mechanismen können an einer Hyperalgesie beteiligt sein. Einige davon wirken in der Peripherie, andere im ZNS.
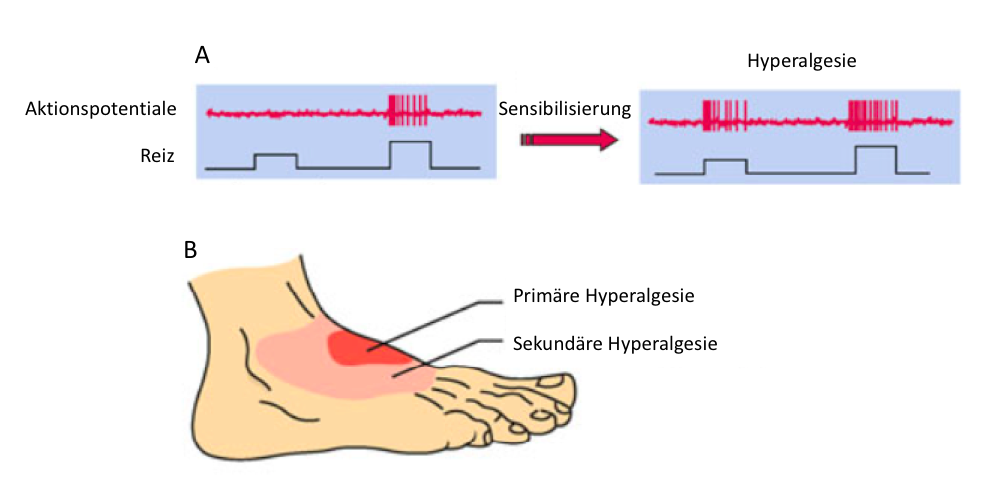
Abbildung 6.2 – Sensibilisierung von Nozizeptoren führt zu Hyperalgesie. A) Senkung der Antwortschwelle eines Nozizeptors im Laufe des Sensibilisierungsprozesses. B) Zonen der primären Hyperalgesie (sie entspricht dem Ort der Schädigung) und der sekundären Hyperalgesie (hier ist das Gewebe gesund aber sensibler als gewöhnlich). Quelle: Robert F. Schmidt et al.: Physiologie des Menschen, 31.Auflage, Springer, 2010, S. 310/310, verändert.
Eine Ursache für Hyperalgesie ist die Freisetzung von Entzündungsmediatoren. Sie dienen dazu, Infektionen abzuwehren und den Heilungsprozess anzustossen; ausserdem signalisieren sie dem Körper, durch Herabsetzen der Schwelle für Schmerzwahrnehmung, dass der betroffene Bereich geschont werden muss. An einer Entzündungsreaktion sind sehr viele Signalprozesse beteiligt. Statt all diese Prozesse zu beschreiben, wollen wir nur die Funktion von zwei besonders wichtigen Entzündungsmediatoren anschauen.
Einer der Entzündungsmediatoren ist das Peptid „Substanz P“. Es ist in Vesikeln in den primären Afferenzen gespeichert und kann durch hohe Aktionspotenzialfrequenzen freigesetzt werden. Substanz P bewirkt eine Erweiterung der Blutgefässe und löst die Ausschüttung von Histamin aus Mastzellen aus, was zu typischen Entzündungserscheinungen wie Rötung und Schwellung der Haut führt. Ausserdem steigert Substanz P die Sensitivität der Schmerzwahrnemung. Dabei moduliert es nicht nur den Nozizeptor, aus dem es freigesetzt wurde, sondern auch Nozizeptoren in benachbarten Hautbereichen und sekundäre Afferenzen im Rückenmark. In all diesen Neuronen wird die Schwelle der Schmerzauslösung herabgesetzt, was dazu führt, dass normalerweise nicht schmerzhafte Reize als schmerzhaft wahrgenommen werden.
Ein weiterer Entzündungsmediator sind Prostaglandine. Obwohl sie keinen direkten Schmerz auslösen, bewirken sie eine starke Zunahme der Sensibilität von Nozizeptoren für andere Stimuli. Neben ihrer schmerzverstärkenden Wirkung haben Prostaglandine weitere Schlüsselfunktionen in der Vermittlung von Reaktionen auf Gewebsschädigungen. Sie erhöhen die Blutgerinnung (um Blutungen zu stoppen), lösen Fieber aus und verstärken die Entzündungsreaktion indem sie Zellen des Immunsystems aktivieren.
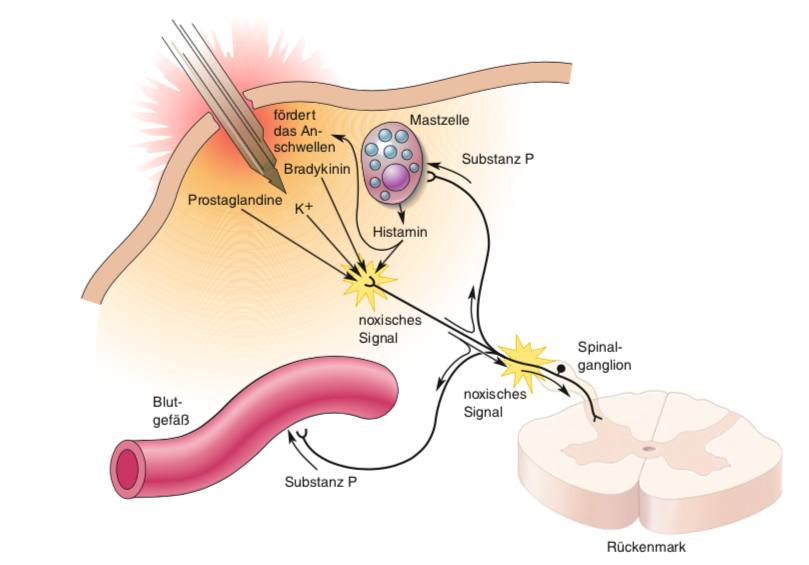
Abbildung 6.3 – Entzündungsmediatoren werden bei einer Schädigung von Gewebe freigesetzt. Quelle: Mark Bear et al.: Neurowissenschaften, 4.Auflage, Springer Spektrum, 2018, S. 460
6.3 – Endogenes Schmerzkontrollsytem
Die Axone des Nozizeptors (primäre Afferenz) treten über das Hinterhorn ins Rückenmark ein. Nach dem Eintritt ins Rückenmark kommt es zu einer synaptischen Verschaltung auf die sekundäre Afferenz, die im Rückenmark zum Thalamus zieht. An der synaptischen Verschaltung zwischen der primären Afferenz und der sekundäre Afferenz kann das Schmerzsignal auf verschiedene Weise beeinflusst werden. Zum einen kann die Wirkung von Entzündungsmediatoren wie Substanz P und Prostaglandinen dazu führen, dass die Schmerzweiterleitung erleichtert wird und damit die Schmerzwahrnemung verstärken. Zum anderen können absteigende Bahnen aus dem Cortex Neurotransmitter und Endorphine freisetzen, die die Signalübertragung an der Synapse hemmen und damit die Schmerzwahrnemung vermindern. Unser Körper besitzt also ein inneres Schmerzkontrollsystem über das er (leider nicht willkürlich) kontrollieren kann, wieviel Schmerz er aus der Peripherie ins ZNS durchlassen möchte.
Pathologische Veränderungen in der Schmerzverarbeitung
In ihrer physiologischen Funktion dienen Entzündungsmediatoren dazu den Körper vor Schädigung zu warnen und die Heilung von geschädigtem Gewebe einzuleiten. Wenn die Freisetzung von Enzündungsmediatoren aber ausser Kontrolle gerät, hat das unangenehme Konsequenzen für die betroffenen Personen.
Komplexes regionales Schmerzsyndrom
Beim komplexen regionalen Schmerzsyndrom kommt es zu einer übermässigen Entzündungsreaktion, beispielsweise der Hand, ohne dass eine Infektion vorhanden ist. Diese Komplikation kann nach Verletzungen oder Operationen auftreten und behindert oft den gesamten Heilungsverlauf. Man vermutet, dass Entzündungsmediatoren, vor allem Substanz P, nicht mehr in ausreichender Menge abgebaut werden und somit die Entzündungsreaktion verlängern.
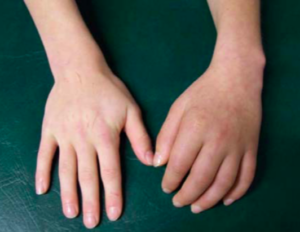
Abbildung 6.4 – Komplexes regionales Schmerzsyndrom der linken Hand. Quelle: PD Dr. Johannes-Peter Haas, Deutsches Zentrum für Kinder- und Jugendrheumatologie, Garmisch-Partenkirchen
Fibromyalgie (Weichteilrheuma)
Von einer Fibromyalgie betroffene Personen berichten von Schmerzen in verschiedenen Körperregionen und von Schlafstörungen. Typisch bei dieser Erkrankung sind besonders sensible Druckpunkte die «tender points» genannt werden. Bei der Fibromyalgie kommt es im Unterschied zum komplexen regionalen Schmerzsyndrom nicht zu einer unkontrollierten Entzündungsreaktion in der Peripherie. Daher ist die Ursache wahrscheinlich eine Sensibilisierung der nozizeptiven Neurone im ZNS.
Abbildung 6.5 – Tender points einer Fibromyalgie.
6.4 – Behandlung von Schmerz
Durch Arzneimittel kann auf verschiedenen Ebenen in die Schmerzleitung eingegriffen werden.
Nicht steroidale Antirheumatika (NSAR) wie zum Beispiel Aspirin, Ibuprofen und Paracetamol hemmen das für die Prostaglandinsynthese benötigte Enzym Cyclooxygenase. Durch die Hemmung der Prostaglandinsynthese werden die von den Prostaglandinen vermittelten Prozesse unterdrückt. Die schmerzstillende Wirkung der NSAR entsteht durch den Wegfall der Sensibilisierung durch Prostaglandine. Da Prostaglandine sowohl Nozizeptoren, als auch Rückenmarksneurone sensibilisieren, können NSAR in der Peripherie und im Rückenmark wirken.
Die Leitung von Aktionspotentialen durch afferente Nervenbahnen kann über Lokalanästhetika gehemmt werden. Arzneimittel wie Lidocain oder Procain binden an spannungsgesteuerte Natriumkanäle und hemmen sie, sodass Schmerzimpulse nicht weitergeleitet werden können. Diese Arzneimittel können entweder in der Peripherie für eine Lokalanästhesie oder für eine Spinalanästhesie direkt im Rückenmark verwendet werden.
Opiate wie Morphin wirken an Opioid-Rezeptoren. Über diese Rezeptoren wirken normalerweise die körpereigenen Endorphine des endogen Schmerzkontrollsystems. Die Bindung von Liganden an einen Opioid-Rezeptor verhindert die Freisetzung von Transmittern aus nozizeptiven Afferenzen. Dadurch wird die Schmerzweiterleitung an der Synapse unterdrückt. Opiate wirken also überall dort, wo die Schmerzinformation über Synapsen weitergeleitet wird. Das ist zum einen im Rückenmark an der Synapse zwischen dem Nozizeptor und dem Rückenmarksneuron der Fall. Zum anderen wirken Opiate im Thalamus und hemmen die Weiterleitung des Schmerzimpulses zum Cortex. Diese Wirkung unterdrückt das Bewusstwerden des Schmerzes.